Número atual: 19(1) - Março 2019
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
ARTIGOS ORIGINAIS
Perfil dos registros de acidentes botrópicos em menores de 15 anos no Brasil
Profile of bothropic accident records in children under 15 years in Brazil
Michael Laurence Zini Lise1; Michelle Larissa Zini Lise2; Claudia Ribeiro Zini Lise1; Stefan Vilges de Oliveira3
DOI:10.31365/issn.2595-1769.v19i1p16-24
1. Ministério da Saúde do Brasil
2. Pontifícia Universidade Católica do Rio Grande do Sul
3. Universidade Federal de Uberlândia
Endereço para correspondência:
Recebido em: 3/11/2018
Aprovado em: 26/12/2018
Instituiçoes: Ministério da Saúde do Brasil, Brasília - DF; Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre - RS; e Universidade Federal de Uberlândia, Uberlândia - MG
Resumo
INTRODUÇÃO: Os envenenamentos por serpentes são agravos à saúde negligenciados em todo o mundo.
OBJETIVO: Descrever os acidentes botrópicos em menores de 15 anos.
MÉTODOS: Estudou-se os registros de acidentes por serpentes do grupo Bothrops protocolados no Sistema de Informação de Agravos de Notificação nos anos de 2007 a 2016.
RESULTADOS: Foram registrados 48.089 acidentes por serpentes, dos quais 33.859 foram do grupo Bothrops. A média anual de registros foi de 3.386. A distribuição geográfica identificou 3.735 (67,1%) municípios com ao menos um caso. A região com maior número de registros foi a Norte (16.361; 48,3%), seguida por Sudeste (6.052; 17,9%), Nordeste (5.465; 16,1%), Centro-Oeste (3.320; 9,8%) e Sul (2.661; 7,9%). O sexo masculino foi mais acometido (23.565; 69,6%). Os acidentes ocorreram predominantemente na zona rural (27.572; 81,4%). Do total de acidentes que ocorreram na zona urbana, 2.294 (45,3%) chegaram ao local de atendimento em até uma hora após o acidente. Os locais da picada mais frequentes foram pé (22.703; 67,1%), pernas (5.700; 16,8%) e mãos (3.372; 10,0%). As manifestações predominantes foram dor (30.249; 89,3%), edema (27.160; 80,2%) e equimose (6.269; 18,5%). O tempo de coagulação sanguínea foi normal em 10.120 (29,9%) dos casos, alterado em 6.714 (19,8%), não foi avaliado em 11.755 (34,7%) e em 5.270 (15,6%) das notificações essa informação estava indisponível. Os acidentes foram leves em 16.868 (49,8%).
CONCLUSÕES: As crianças do sexo masculino e residentes na zona rural são mais afetadas onde a precocidade no atendimento influi diretamente na evolução clínica destes acidentes.
Palavras-chave: Animais venenosos; Serpentes; Epidemiologia; Pediatria; Envenenamento; Perfil de saúde.
Abstract
INTRODUCTION: Snakebite accidents are neglected health hazards throughout the world.
OBJECTIVE: To describe bothropic accidents in children under 15 years.
METHODS: The records of snake accidents of the Bothrops group registered in the Information System of Notifiable Diseases from 2007 to 2016 were evaluated.
RESULTS: 48,089 snake accidents were registered, of which 33,859 were from Bothrops group. The average annual number of records was 3,386. The geographical distribution identified 3,735 (67.1%) cities with at least one case. The region with the highest number of records was North (16,361; 48.3%), followed by Southeast (6,052; 17.9%), Northeast (5,465; 16.1%), Central West (3,320; 9.8%) and South (2,661; 7.9%). Male sex was more affected (23,565; 69.6%). Accidents occurred predominantly in the rural area (27,572; 81.4%). Of the total number of accidents that occurred in the urban area, 2,294 (45.3%) arrived at the place of care within one hour after the accident. The most common bite site were feet (22,703; 67.1%), legs (5,700; 16.8%) and hands (3,372; 10.0%). The predominant manifestations were pain (30,249; 89.3%), oedema (27,160; 80.2%) and ecchymosis (6,269; 18.5%). The blood clotting time was normal in 10,120 (29.9%) of the cases, altered in 6,714 (19.8%), was not evaluated in 11,755 (34.7%), and in 5,270 (15.6%) of the notifications this information was unavailable. Accidents were mild in 16,868 (49.8%).
CONCLUSIONS: Male children and those living in rural areas are more affected where precocity in care directly affects the clinical evolution of these accidents.
Keywords: Animals, poisonous; Snakes; Epidemiology; Pediatrics; Poisoning; Health profile.
INTRODUÇÃO
Acidentes ofídicos ou envenenamentos por serpentes correspondem às lesões decorrentes da inoculação cutânea de veneno e de sua ação na vítima. 1 Existem cerca de 3.000 espécies de cobras, sendo 20% venenosas.2
No mundo, ocorrem milhões de acidentes ofídicos por ano, os mais frequentes em países tropicais e em desenvolvimento.3 Desde 2009, a Organização Mundial da Saúde (OMS) reconhece os acidentes ofídicos como um agravo de saúde negligenciado.4 São estimados mais de 2,5 milhões de acidentes anuais no mundo, dos quais 85 mil evoluem para óbito.5
A América Latina é a terceira região do mundo mais afetada,2 e no Brasil de 2000 a 2016 foram registrados 443.067 eventos, ocorrendo 1.793 óbitos causados por envenenamento, sendo a região Norte a mais afetada com 620 casos. A incidência no país mostrou um aumento de 6,8/100.000 no ano 2000 para 12,9 em 2016.6
No Brasil existem mais de 300 espécies de serpentes identificadas, entre peçonhentas e não peçonhentas. As serpentes peçonhentas mais comuns e com repercussão em saúde pública são as do grupo Bothrops, dos gêneros Crotalus e Lachesis e da família Elapidae (gêneros Micrurus e Leptomicrurus), havendo ainda uma grande variedade de cobras não peçonhentas com capacidade de ocasionar danos à saúde.7,8
O grupo Bothrops apresenta ampla distribuição geográfica.9 São encontradas principalmente na zona rural e periferia de grandes cidades, preferindo ambientes úmidos, como matas e lavouras, e onde haja proliferação de roedores.10 Essas serpentes têm hábitos noturnos e apresentam um comportamento agressivo se ameaçadas, desferindo botes silenciosos.10
Os acidentes ofídicos, sobretudo com serpentes do grupo das jararacas (acidente botrópico) e surucucus (acidente laquético) têm a capacidade de ocasionar danos importantes - amputações de membros, por exemplo -, produzindo impacto significativo na vida pessoal e laboral das vítimas.11
Entre os acidentes ofídicos, os botrópicos são os mais frequentes,12 responsáveis por mais de 70% de todos os acidentes ofídicos no país e 90% dos envenenamentos.10 Há 29 espécies deste gênero de serpente no território nacional, comumente encontradas entre beiras de rios, áreas litorâneas, agrícolas e periurbanas.6
No Brasil, os acidentes por animais peçonhentos são um agravo de notificação compulsória e imediata em sistema oficial da saúde e, embora existam registros desde o ano de 1986, foi tornada compulsória apenas em 2010.6,12 Contudo, poucos estudos epidemiológicos em nível nacional estão disponíveis abrangendo a população de menores de 15 anos, podendo haver uma presumida subnotificação, com esse número possivelmente não refletindo a realidade no país.13
Este estudo teve por objetivo descrever os dados registrados no Sistema de Informação de Agravos de Notificação (Sinan) referentes aos acidentes botrópicos na infância ocorridos no Brasil.
MÉTODO
Foi realizado um estudo descritivo retrospectivo utilizando os dados referentes aos acidentes por animais peçonhentos registrados no Sinan do MS do Brasil, no período de janeiro de 2007 a dezembro de 2016.
O estudo foi realizado com dados secundários, disponíveis ao público geral, apresentados de forma coletiva. Não foram acessadas informações nominais ou individuais que possam identificar os indivíduos, estando de acordo a Resolução do Conselho Nacional de Saúde 510/2016, que estabelece as normas de pesquisa com seres humanos. Os dados foram disponibilizados pelo Ministério da Saúde (MS), segundo o protocolo de autorização para uso dos dados secundários do Sistema de Informação ao Cidadão número 25820003221201500, de 19 de outubro de 2015.
A vigilância epidemiológica de acidentes por animais peçonhentos utiliza como fonte de informação a Ficha de Notificação e Investigação (FNI). A FNI contém dados da localização geográfica, sociodemográfica, das manifestações clínicas, do tipo de animal envolvido, do tratamento empregado, da evolução do caso, entre outras. Tais dados são inseridos no sistema e as informações são consolidadas no banco nacional do Sinan.
Neste estudo foi considerado como "CASO CONFIRMADO: paciente com evidências clínicas de envenenamento, específicas para cada tipo de animal, independentemente de o animal causador do acidente ter sido identificado ou não".14
Considerou-se como população de estudo todos os casos de acidentes por serpentes do grupo Bothrops reportados em indivíduos com idade inferior a 15 anos, no período de janeiro de 2007 a dezembro de 2016, com a data de fechamento do banco de dados no dia 22 de junho de 2017.
Os casos foram classificados como:
a) leve - dor, edema local e equimose discreta;
b) moderado - dor, edema e equimose evidentes, manifestações hemorrágicas discretas;
c) e grave - dor e edema intenso e extenso, bolhas, hemorragia intensa, oligúria, anúria e hipotensão, conforme consta na FNI.
Foram excluídos do estudo os registros em que os campos "Tipo de acidente" e "Idade" não estavam preenchidos, ou seja "em branco ou ignorado". Ressalta-se que não são registradas fichas de casos suspeitos no sistema, apenas casos confirmados. Os dados colhidos foram tabulados com o auxílio do software livre TabWin® 4.1 e do Microsoft Office Professional Plus® 2010, nos quais foram explorados por estatística descritiva. Os resultados são apresentados por números brutos, medidas de frequência e de tendência central.
RESULTADOS
Foram registrados 256.823 casos de acidentes por serpentes no período estudado. Desse total, 48.089 (18,7%) atingiram crianças e 33.859 (70,4%) foram relacionados ao grupo Bothrops, que atenderam aos critérios de caso do estudo.
O maior número de casos ocorreu em 2011, com 3.725 (11,0%), e o menor em 2016, com 2.945 (8,7%). A média anual de registros foi de 3.386 casos. Observou-se diminuição dos registros a partir de 2011, atingindo o valor mínimo de 2.945 casos em 2016.
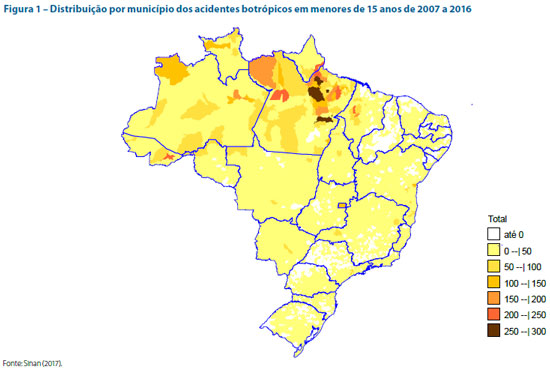
A distribuição geográfica identificou 3.735 (67,1%) municípios com ao menos um caso registrado. Os municípios com maior número de registros se localizam no Pará, sendo que sete municípios corresponderam a1.747 (5,2%) do total de registros no estado, dentre eles estão Marabá (271), Breves (270), Cametá (258) e Portel (257) (Figura 1).
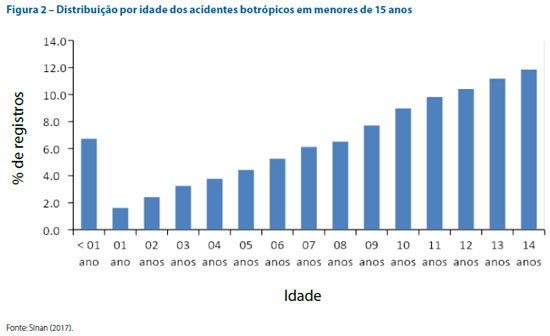
A região com maior número de registros foi a Norte (16.361; 48,3%), seguida por Sudeste (6.052; 17,9%), Nordeste (5.465; 16,1%), Centro-Oeste (3.320; 9,8%) e Sul (2.661; 7,9%). A idade predominante dos acometidos foi 14 anos, com 4.010 (11,8%) registros, seguida por 13 anos, com 3.785 (11,2%) (Figura 2). O sexo masculino foi o mais registrado, com 23.565 (69,6%) casos. A raça/ cor parda foi a mais prevalente, com 19.361 (57,2%) registros, seguida pela branca (7.062; 20,9%), preta (2.281; 6,7%), indígena (2.037; 6,0%) e amarela (322; 1,0%), havendo 2.796 (8,3%) ignorados ou em branco. O acidente foi registrado como relacionado ao trabalho em 3.090, 9,1% dos registros.
Os acidentes ocorreram predominantemente na zona rural (27.572; 81,4%), seguida pela zona urbana (5.062; 15,0%) e periurbana (483; 1,4%). Do mesmo modo, a zona de residência dos acidentados em sua maioria foi a rural (23.531; 69,5%), seguida pela urbana (8.828; 26,1%) e periurbana (333; 1,0%).
Sobre o tempo (em horas) entre a picada da serpente e o atendimento médico, observou-se que 2.294 (45,3%) dos acidentados na zona urbana chegaram ao local de atendimento em até uma hora após o acidente. Já nos acometidos na zona rural apenas 6.217 (22,5%) chegaram nesse período. No grupo dos acidentados em zona urbana, 508 (10,0%) receberam atendimento entre três e seis horas do fato. Já na zona rural o número de acidentados que receberam atendimento entre três e seis horas foi quase o dobro, com 5.237 (19,0%) casos. Dentre os que residiam na zona periurbana, 335 (69,4%) foram atendidos no intervalo entre zero e três horas após o evento.
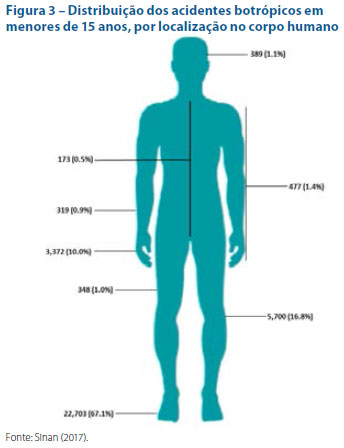
O local da picada mais frequente foi o pé, com 22.703 (67,1%) registros, seguido pelas pernas, com 5.700 (16,8%), e mãos, com 3.372 (10,0%). Os braços foram picados em 477 (1,4%) e a cabeça em 389 (1,1%). As coxas em 348 (1,0%), os antebraços em 319 (0,9%) e o tronco em 173 (0,5%) dos registros. A figura 3 apresenta a representação da distribuição do corpo humano conforme local da picada.
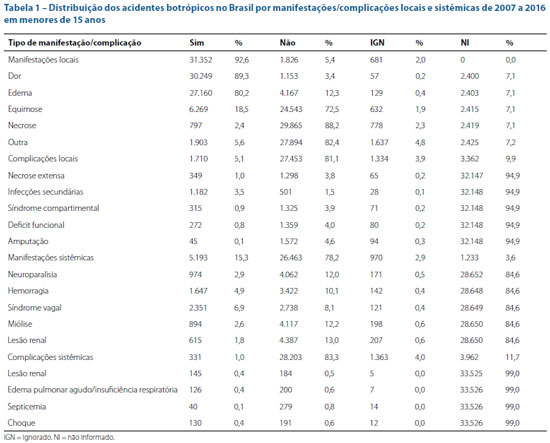
Dentre as manifestações clínicas, as manifestações locais estiveram presentes em 31.352 (92,6%) dos casos. A manifestação predominante foi dor: 30.249 (89,3%), seguida pelo edema: 27.160 (80,2%) e pela equimose: 6.269 (18,5%). As complicações locais mais relatadas foram as infecções secundárias em 1.182 (3,5%) casos e a necrose extensa em 349 (1,0%). As manifestações sistêmicas ocorreram em 5.193 (15,3%) dos registros e não foram relatadas em 26.463 (78,2%). A síndrome vagal esteve presente em 2.351 (6,7%) casos, a hemorrágica em 1.647 (4,9%) e a neuroparalítica em 974 (2,9%). As complicações sistêmicas mais comuns foram as renais, com 145 (0,4%), e edema pulmonar agudo/insuficiência respiratória foi referido/a em 126 (0,4%) registros (Tabela 1).
Acerca da medida do tempo de coagulação sanguínea, esteve normal em 10.120 (29,9%) casos, alterado em 6.714 (19,8%), não foi realizado em 11.755 (34,7%) e não possuíam registros em 5.270 (15,6%). Os acidentes foram classificados como leves em 16.868 (49,8%) registros, moderados em 12.537 (37,0%) e graves em 2.426 (7,2%). Em 2.028 (5,9%) casos não houve classificação da gravidade.
Sobre o número de ampolas de soro antibotrópico utilizado, a média foi de 4, em 9.901 (29,2%) registros, seguida por 8 em 5.362 (15,8%), 2 em 2.767 (8,2%) e de 6 ampolas em 2.755 (8,1%). Outras quantidades foram usadas em 8.464 (25,0%) e não foi informada a quantidade em 4.610 (13,6%) eventos. A concordância entre o número de ampolas aplicadas e o recomendado na FNI foi nos casos leves: 10.525 (62,4%), moderados: 9.209 (73,5%) e graves: 1.083 (44,6%). A maioria dos casos (29.493; 87,1%) evoluiu com cura, havendo 111 (0,3%) óbitos. A evolução não foi informada em 4.245 (12,5%) registros.
DISCUSSÃO
Os acidentes por animais peçonhentos constam na lista de doenças e agravos à saúde considerados negligenciados pela OMS durante a 10th meeting of the Strategic and Technical Advisory Group for Neglected Tropical Diseases em 2017.15 No Brasil, o MS estima que ocorreram 26 mil acidentes em 2010, considerando uma subestimativa de pelo menos 4 mil casos.16 A OMS estima que anualmente 10 milhões de frascos antiveneno sejam necessários no mundo, no entanto a produção é bastante inferior a isso.3
Existem mais de 3.000 espécies de serpentes no mundo e não há, contudo, um marcador específico para a peçonha de cada serpente, sendo o diagnóstico do agente feito pela identificação direta do animal ou pelos sinais clínicos apresentados pela vítima.2,17 Métodos imunoenzimáticos para a detecção de veneno e antiveneno estão sendo desenvolvidos, porém ainda não estão disponíveis para uso de rotina no Brasil.10
Nem todas as mordidas cursam com inoculação de veneno porque existem muitas espécies de serpentes sem presas ou cujos dentes se localizam na parte de trás da cavidade oral, o que dificulta a introdução da toxina no organismo humano11 e resulta em cerca de 20% de mordidas ditas 'secas'17 que podem, contudo, cursar com complicações como infecções secundárias locais.
Na amostra deste estudo, os acidentes botrópicos corresponderam a 70% dos acidentes ofídicos com crianças. A média anual de registros foi de 3.386 casos. O gênero Bothrops é responsável por 80-90% das mordidas por cobras na Amazônia brasileira.18 O estado mais acometido foi o Pará e a região Norte sediou 48% dos casos. Na literatura, há relatos de maior quantidade de eventos no verão e em regiões de clima mais quente, correspondendo com os achados do estudo.3
Em termos clínicos, os acidentes botrópicos são classificados em leves (dor e edema local pouco intenso ou ausente, manifestações hemorrágicas discretas ou ausentes, com ou sem alteração do tempo de coagulação); moderados (dor e edema local evidente que ultrapassa o segmento anatômico picado, acompanhados ou não de alterações hemorrágicas locais ou sistêmicas, como gengivorragia, epistaxe e hematúria, vômito, tosse, dor abdominal); ou graves (edema local endurado intenso e extenso, podendo atingir todo o membro picado, geralmente acompanhado de dor intensa, bolhas, sinais de isquemia, anúria, convulsão, óbito).10 Alterações sistêmicas graves, como a reação anafilática, podem surgir mesmo antes dos sintomas locais, sendo independentes da quantidade de veneno inoculado.19
O veneno botrópico apresenta ação proteolítica, anticoagulante e hemorrágica.10 As alterações locais do veneno (dor, edema, equimose, sangramento próximo à picada, infarto ganglionar, bolhas e necrose tecidual) devem-se à sua ação proteolítica,10 sendo mais comuns nas crianças; enquanto as sistêmicas estão relacionadas primordialmente à ação hemorrágica.19 No envenenamento por Bothrops a lesão renal é a principal causa de morte.20
Nossos dados mostraram uma distribuição proporcional entre a idade e o número de acidentes e, com a exceção dos menores de 1 ano, que corresponderam a 6,7%, a frequência mostrou-se linearmente ascendente até os 14 anos, o que difere dos estudos que sugerem haver um predomínio de casos entre 6 e 12 anos.3
O sexo masculino foi o mais acometido na amostra (cerca de 70% dos casos), o que está de acordo com a literatura.3,21 Isso possivelmente decorre do fato de os meninos serem mais estimulados a brincar nas áreas externas do que as meninas na maioria das populações e grupos sociais.
Envenenamento por serpentes é uma causa conhecida de mortalidade nas áreas rurais.22 Em nosso trabalho, do mesmo modo, ambas as zonas de residência e de ocorrência dos acidentes foram predominantemente a rural, com 69,5% e 81,4% respectivamente, aspecto que deriva de uma maior exposição ao ambiente externo, seja no lazer, seja no trabalho.
Independentemente da zona de residência do paciente, o tempo entre o acidente e o atendimento foi inferior a três horas na maioria dos casos. O tempo para o início do tratamento após a inoculação do veneno é importante, uma vez que a administração do soro antiofídico neutraliza somente o veneno circulante e não o presente nos tecidos já atingidos, minimizando o avanço das lesões no organismo.23
Em consonância com a literatura,3 também em nosso estudo os locais do corpo mais acometidos foram pés, pernas e mãos. De fato, essas são as áreas mais acessíveis aos animais, ao andar e pisar inadvertidamente ou ao colocar a mão em buracos, por exemplo, sem o uso de equipamentos de proteção adequados.
Aproximadamente 50% dos casos estudados foram registrados como leves, 37% como moderados, 7,2% graves e em cerca de 6% não foi atribuída classificação. Manifestações locais são frequentes nesses acidentes, variando ao redor dos 85%.3 Dor, edema, equimoses e necrose estiveram presentes em 92% dos nossos registros. Síndrome compartimental, abcessos e necrose são complicações locais desses envenenamentos.10 Achados semelhantes foram relatados por outros pesquisadores.18
A ocorrência de manifestações sistêmicas define o caso como grave, independentemente do quadro local.10 Tais manifestações ocorreram em 15% dos nossos casos, sendo a síndrome vagal seguida pela hemorrágica e a neuropática as mais frequentes.
A ocorrência de mionecrose e de síndrome compartimental são frequentes nos eventos botrópicos e levam à necessidade de fasciotomia quando a pressão medida no membro for maior de 30 mmHg, sendo indicado nesses casos o uso de maior quantidade de soro antiofídico caso não ocorra diminuição da pressão com a elevação do membro.17 Torniquetes, incisões ou sucção são atualmente condenados.17
A complicação sistêmica de edema pulmonar agudo/ insuficiência respiratória identificada nos registros foge do padrão dos registros para as espécies botrópicas, uma vez que se diferencia das manifestações descritas para esta espécie de serpente e animal, como dor, edema, equimoses e hemorragia. Infartamento ganglionar e bolhas podem aparecer na evolução, acompanhados ou não de necrose.10 No entanto, essas manifestações são encontradas nos acidentes elapídicos (gênero Micrurus), que por ação neurotóxica causam dificuldade de deglutição e paralisia de vias aéreas superiores, podendo levar à insuficiência respiratória.24
Durante o período estudado houve uma letalidade de 0,3%, valor inferior à literatura, que refere uma mortalidade de 2 a 10% em crianças, consequência da maior quantidade de toxina por quilo de peso absorvida.3 Ainda, estudo de Sankar e colaboradores21 mostraram que uma hemoglobina inicial menor que 10 mg/dl e a necessidade de caminhar mais de um quilômetro após a mordida agrava o prognóstico quanto mais jovem for o paciente.21
Hidratação endovenosa e analgesia devem ser utilizadas de rotina com o objetivo de manter o fluxo urinário de 1 ml a 2 ml/kg/hora nas crianças,10 melhorar a disfunção circulatória e evitar insuficiência renal.17 O uso de furosemida e solução de manitol pode ser considerada se houver insuficiente resposta à hidratação.10
Do total de registros, 87% evoluíram para cura, tendo ocorrido 111 (0,3%) óbitos no período. Alterações locais, como celulites, podem ser tratadas com agentes anti-inflamatórios, antibióticos e com manejo cirúrgico.3 FAntibioticoterapia profilática não está preconizada, devendo ser utilizada se houver indício de infecção local. É necessário, apesar, um conhecimento prévio da epidemiologia das infecções secundárias para se definir o uso de antibióticos preventivos em mordidas de cobra.18
Como complicações locais, as infecções secundárias e a necrose extensa foram registradas em cerca de 4% dos casos da nossa amostra. As infecções bacterianas secundárias contribuem para as altas taxas de complicações, que podem levar a perda permanente de funções.2,18
Antibioticoterapia profilática não está preconizada, devendo ser utilizada se houver indício de infecção local.10 Neste caso, deve-se empregar inicialmente o cloranfenicol, podendo ser associado a clindamicina e aminoglicosídeo. Os agentes mais comumente implicados nas infecções são Morganella morganii, Escherichia coli, Providentia sp. e Streptococcus do grupo D.10 As infecções são mais comuns nos acidentes com animais adultos e as alterações de coagulação com os mais jovens.2
Conforme Albuquerque et al.,2 a prevalência de insuficiência renal aguda varia de 1,4 a 38% dependendo da espécie agressora. A mortalidade nesses casos pode chegar a 19% com uma necessidade de diálise em até 75% dos casos.2 As complicações renais e o edema pulmonar agudo com insuficiência respiratória foram registrados em 0,8% dos casos.
De acordo com o Manual de diagnóstico e tratamento de acidentes por animais peçonhentos do MS10 o tempo de coagulação, hemograma e exame comum de urina são os exames a serem solicitados inicialmente. Eletrólitos, ureia, creatinina e antígenos do veneno botrópico podem ser solicitados se disponíveis.10
O exame do tempo de coagulação não foi realizado em 34% dos pacientes da nossa amostra. Nos que realizaram, em cerca de 30% se apresentava normal e em 20% alterado. O tempo de coagulação está relacionado à evolução clínica,25 não sendo, entretanto, critério para definição de gravidade.
O uso de dose antiofídica de teste é divergente entre os autores. O MS refere que não deve ser feito, pois apresenta baixa sensibilidade e baixos valores preditivos para a ocorrência de reações e retarda o início do tratamento específico.10 No mesmo sentido, pré-tratamentos para prevenir e diminuir a ocorrência de reações têm apresentado resultados conflitantes não havendo obrigatoriedade de seu uso.10 Podem ser feitos com hidrocortisona, antagonistas H1 e H2 cerca de 10 a 15 minutos antes de se iniciar a infusão do soro antiofídico.10
Segundo Kumaravel,3 de acordo com o protocolo da OMS, a dose inicial de dez frascos deve ser administrada após uma dose de teste. O tempo de coagulação deve ser avaliado antes e após cerca de 6 horas da administração da dose inicial e, se permanecer alterado, deve-se administrar uma nova dose de dez frascos.3 Na nossa amostra, a quantidade de ampolas mais utilizada foi nove, sendo o ideal que a dose inicialmente administrada seja suficiente para neutralizar todo o veneno. Segundo o Manual de diagnóstico e tratamento de acidentes por animais peçonhentos da Fundação Nacional de Saúde,10 a dose deve ser individualizada de acordo com a sintomatologia apresentada. A dose a ser usada não difere entre adultos e crianças e independe do peso. Deve ser aplicada via endovenosa, diluída ou não, durante 30-60 minutos sob vigilância.10
O veneno é composto por mais de 20 substâncias ainda não totalmente definidas, apresentando diferenças entre as espécies e entre os animais adultos e jovens.2 Os acidentes causados por filhotes de Bothrops (< 40 cm de comprimento) podem apresentar como único elemento de diagnóstico alteração do tempo de coagulação.2
O soro disponível é um pool de venenos e tem-se mostrado eficaz, ainda que não possua proteínas de todas as serpentes botrópicas do país, o que demonstra que os genes que codificam as toxinas dos botrópicos já estavam presentes antes da diferenciação dessas espécies.26
Os danos consequentes ao envenenamento variam de acordo com a idade do paciente e a sua área corporal, a idade do animal, a quantidade de veneno inoculado, a área acometida e o tempo entre o acidente e a administração do soro antiofídico.2 Medidas como uso de corticoide sistêmico, diálise, plasmaférese e transfusões podem ser necessárias para evitar a evolução para falência múltipla de órgãos.17
Reações ao soro podem ocorrer de forma precoce (durante a infusão até duas horas após) em até 87% casos e incluem urticária, tremores, tosse, náuseas, dor abdominal, prurido e rubor facial. Anafilaxia com arritmia, hipotensão arterial, choque e/ou quadro obstrutivo das vias respiratórias já foram relatadas em até 11% dos casos, devendo haver material para tratamento imediato disponível.17 Dessa forma, as crianças devem permanecer monitoradas para verificar o desenvolvimento de quaisquer reações alérgicas.3
Reações à soroterapia parecem ser menos frequentes com uso de soro diluído. A diluição pode ser feita, na razão de 1:2 a 1:5, em soro fisiológico ou glicosado 5%, infundindo-se na velocidade de 8 a 12 ml/min, observando, entretanto, a possível sobrecarga de volume em crianças.10
Se o tempo de coagulação permanecer alterado 24 horas após o início da soroterapia, está indicado o uso de dose adicional de duas ampolas de antiveneno.10
Reações tardias como doença do soro, com febre, artralgia, linfadenomegalia, urticária e proteinúria ocorrem de 5 a 24 dias após o uso do soro em cerca de 24% dos casos, pela formação excessiva de complexos imunes,16 podendo ser tratada com corticoterapia por alguns dias.10 Acredita-se que o desenvolvimento de soros específicos para as espécies poderia produzir menos anafilaxia e neutralização mais efetiva do veneno.3
CONCLUSÕES
Os acidentes por serpentes do gênero botrópico são os mais prevalentes e ocorrem em todo o território nacional. As crianças do sexo masculino e que residem na zona rural são as mais afetadas. Já os casos ocorridos em áreas urbanas recebem o atendimento em média uma hora após o acidente, demostrando a abrangência da atual estrutura de atendimento soroterápico ofertada pelo sistema de saúde do Brasil, bem como em ampliar a oferta de soro nas áreas rurais.
A predominância dos acidentes leves indica que a precocidade no atendimento influi diretamente na evolução clínica, entretanto, frente ao número expressivo de acidentes registrados, é necessária a sistematização de políticas de prevenção de acidentes nesse perfil etário.
REFERÊNCIAS
1. Mise YF, Lira-da-Silva RM, Carvalho FM. Envenenamento por serpentes do gênero Bothrops no Estado da Bahia: aspectos epidemiológicos e clínicos [acesso em 11 jan 2019]. Rev Soc Bras Med Trop. 2007;40(5):569-73. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0037-86822007000500015&lng=en&nrm=iso&tlng= en
2. Albuquerque PLMM, Jacinto NC, Silva Junior GB, Lima JB, Veras MSB, Daher EF. Acute kidney injury caused by Crotalus and Bothrops snake venom: a review of epidemiology, clinical manifestations and treatment [access on Jan 11, 2019]. Rev Inst Med Trop Sao Paulo. 2013;55(5):295-301. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0036-46652013000500295
3. Kumaravel KS, Ganesh J. A study on the clinical profile of children with snake envenomation in a tertiary referral centre at Dharmapuri, Tamilnadu, India [access on Jan 11, 2019]. Int J Res Med Sci. 2017;4(6):2142-5. Available from: https://www.msjonline.org/index.php/ijrms/article/view/877/848
4. Chippaux JP. Snakebite envenomation turns again into a neglected tropical disease. J Venom Anim Toxins Incl Trop Dis. 2017;23:38. DOI: https://dx.doi.org/10.1186%2Fs40409-017-0127-6
5. Gutiérrez JM, Williams D, Fan HW, Warrell DA. Snakebite envenoming from a global perspective: Towards an integrated approach. Toxicon. 2010;56(7):1223-35. DOI: https://dx.doi.org/10.1016/j.toxicon.2009.11.020
6. Brasil. Ministério da Saúde. Situação epidemiológica - Dados [acesso em 27 dez 2018]. Disponível em: http://portalms.saude.gov.br/saude-de-a-z/acidentes-por-animaispeconhentos/13712-situacao-epidemiologica-dados
7. Costa HC, Bérnils RS. Répteis brasileiros: lista de espécies 2015 [acesso em 11 jan 2019]. Herpetologia Brasileira. 2015;4(3):75- 93. Disponível em: http://sbherpetologia.org.br/wp-content/uploads/2017/04/Reptilia-Brazil-Costa-B%C3%A9rnils-2015.pdf
8. Nishioka SDA, Silveira PVP. Philodryas patagoniensis bite and local envenoming [access on Jan 11, 2019]. Rev Inst Med Trop Sao Paulo. 1994;36(6):279-81. Available from: http://www.scielo.br/pdf/rimtsp/v36n3/a13v36n3.pdf
9. Terra ALC, Lema T. Comparação da toxidade entre peçonhas de serpentes do gênero Bothrops* presentes nas regiões sul e sudeste do Brasil (*serpentes, Viperidae). Rev Bras Toxicol. 2007;20:55-63.
10. Brasil. Ministério da Saúde. Fundação Nacional de Saúde. Manual de diagnóstico e tratamento de acidentes por animais peçonhentos [acesso em 11 jan 2019]. 2. ed. Brasília: Funasa; 2001. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/funasa/manu_peconhentos.pdf
11. Brasil. Ministério da Saúde. Acidentes por animais peçonhentos: análise dos dados epidemiológicos de 2014 [acesso em 27 dez 2018]. Disponível em: http://portalarquivos.saude.gov.br/images/pdf/2016/maio/20/Informe-Epidemiol--gico-animais-pe--onhentos---.pdf
12. Brasil. Ministério da Saúde. Portaria n. 204, de 17 de fevereiro de 2016. Define a lista nacional de notificação compulsória de doenças, agravos e eventos de saúde pública nos serviços de saúde públicos e privados em todo o território nacional, nos termos do anexo, e dá outras providências [acesso em 26 abr 2018]. Disponível em: http://bvsms.saude.gov.br/bvs/saudelegis/gm/2016/prt0204_17_02_2016.html
13. Fiszon JT, Bochner R. Subnotificação de acidentes por animais peçonhentos registrados pelo Sinan no Estado do Rio de Janeiro no período de 2001 a 2005 [acesso em 4 abr 2019]. Rev Bras Epidemiol. 2008;11(1):114-27. Disponível em: http://www.scielo.br/pdf/rbepid/v11n1/11.pdf
14 Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Sistema de Informação de Agravos de Notificação. Ficha de investigação: acidentes por animais peçonhentos [acesso em 27 mai 2018]. Disponível em: http://portalsinan.saude.gov.br/images/documentos/Agravos/AAP/Animais_Peconhentos_v5.pdf
15. World Health Organization. Neglected tropical diseases [acess on May 21, 2018]. WHO. Available from: http://www.who.int/neglected_diseases/diseases/en/
16. Bochner R, Fiszon JT, Machado C. A profile of snake bites in Brazil, 2001 to 2012. J Clin Toxicol. 2014;4(3). DOI: http://dx.doi.org/10.4172/2161-0495.1000194
17. Kumaravel KS, Ganesh J. A study on the clinical profile of children with snake envenomation in a tertiary referral centre at Dharmapuri, Tamilnadu, India. Int J Res Med Sci. 2016;4(6):2142-5. DOI: http://dx.doi.org/10.18203/2320-6012.ijrms20161775
18. Sachett JA, Silva IM, Alves EC, Oliveira SS, Sampaio VS, Vale FF et al. Poor efficacy of preemptive amoxicillin clavulanate for preventing secondary infection from Bothrops snakebites in the Brazilian Amazon: a randomized controlled clinical trial. PLoS Negl Trop Dis. 2017;11(7):e0005745. DOI: https://doi.org/10.1371/journal.pntd.0005745
19. Marano M, Pisani M, Stoppa F, Di Nardo M, Pirozzi N, Luca E et al. Antitoxin use and pediatric intensive care for viper bites in Rome, Italy [access on Jan 11, 2019]. Eur Rev Med Pharmacol Sci. 2014;18(4):485-92. Available from: https://www.europeanreview.org/article/6890
20 Silva CJ, Jorge MT, Ribeiro LA. Epidemiology of snakebite in a central region of Brazil [access on Jan 11, 2019]. Toxicon. 2003;41(2):251-5. Available from: https://www.sciencedirect.com/science/article/pii/S0041010102002878?via%3Dihub
21. Sankar J, Nabeel R, Sankar MJ, Priyambada L, Mahadevan S. Factors affecting outcome in children with snake envenomation: a prospective observational study. Arch Dis Child. 2013;98(8):596-601. DOI: https://doi.org/10.1136/archdischild-2012-303025
22 Monteiro FNP, Kanchan T, Bhagavath P, Kumar GP, Menezes RG, Yoganarasimha K. Clinico-epidemiological features of viper bite envenomation: a study from Manipal, South India [access on Jan 11, 2019]. Singapore Med J. 2012;53(3):203-7. Available from: http://smj.sma.org.sg/5303/5303a9.pdf
23. Cardoso JLC, França FDS, Wen FH, Malaque CMS, Haddad Jr V. Animais peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2. ed. São Paulo: Sarvier; 2003.
24. Silva Jr NJ, Bucaretchi F, Cardoso J, França F, Fan H, Malaque C. Mecanismos de ação do veneno elapídico e aspectos clínicos de acidentes. In: Cardoso JLC, Haddad Jr V, França FS. Animais peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2. ed. São Paulo: Sarvier; 2003. p. 99-107.
25. Ribeiro LA, Jorge MT, Iversson LB. Epidemiologia do acidente por serpentes peçonhentas: estudo de casos atendidos em 1988 [acesso em 11 jan 2019]. Rev Saud Pub. 1995;29:380-8. Disponível em: https://scielosp.org/scielo.php?script=sci_arttext&pid=S0034-89101995000500007
26. Sousa LF, Nicolau CA, Peixoto PS, Bernardoni JL, Oliveira SS, Portes-Junior JA et al. Comparison of phylogeny, venom composition and neutralization by antivenom in diverse species of bothrops complex. PLoS Negl Trop Dis. 2013;7:e2442. DOI: https://doi.org/10.1371/journal.pntd.0002442