Número atual: 25(2) - Junho 2025
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Descrição epidemiológica de pacientes com febre de origem obscura em hospital pediátrico do Brasil
Epidemiological description of patients with fever of obscure origin in a pediatric hospital in Brazil
Juliano Fockink Guimarães1; Emanuela Rocha Carvalho2,3
DOI:10.31365/issn.2595-1769.2025.0307
1. Hospital Infantil Joana de Gusmão / SES-SC, Médico Residente Pediatria - Florianópolis-SC, Brasil
2. Universidade Federal de Santa Catarina, Docente Departamento Pediatria - Florianópolis-SC, Brasil
3. Hospital Infantil Joana de Gusmão - SES/SC, Médica Infectologista Pediátrica - Florianópolis-SC, Brasil
Endereço para correspondência:
Instituição: Universidade Federal de Santa Catarina, Docente Departamento Pediatria - Florianópolis-SC, Brasil
Recebido em: 19/01/2024
Aprovado em: 08/08/2024
Resumo
INTRODUÇÃO: A febre é a queixa mais frequente em serviços de emergências pediátricas, e a febre de origem obscura (FOO) segue como desafio clínico, sem definição universalmente aceita para a pediatria.
OBJETIVOS: descrever o perfil clínico e epidemiológico de crianças internadas para investigação de FOO.
MÉTODOS: foram descritas internações para investigação de FOO em hospital pediátrico terciário de Florianópolis no período de janeiro de 2017 a novembro de 2020. Para tal, utilizou-se pesquisa observacional e descritiva com coleta retrospectiva de dados em prontuário eletrônico de internações sob o CID B34.9 que preenchessem os critérios: febre igual ou superior a 38,0°C, frequência minimamente diária e duração de oito dias ou mais e dúvida quanto a etiologia causadora da febre no momento da internação. O trabalho foi aprovado pelo Comitê de Ética e Pesquisa do hospital de origem (CAAE: 41512820.9.000).
RESULTADOS: dos 66 prontuários analisados, 21 preencheram tais critérios. Não houve conclusão diagnóstica em 11 casos (52,4%) e os grupos de doenças diagnosticadas foram as infectocontagiosas (28,6%), reumatológicas (14,3%) e neoplásicas (4,8%).
CONCLUSÕES: neste trabalho, a FOO ocorreu predominantemente em meninos pré-escolares, com duração prolongada e temperatura axilar superior a 39,0 °C. Em mais da metade dos casos não houve esclarecimento do diagnóstico, entretanto os resultados obtidos ressaltam a importância de investigar, especialmente, causas infecciosas, reumatológicas e neoplásicas nestes pacientes.
Palavras-chave: Febre de Causa Desconhecida. Criança. Adolescente. Pediatria.
Abstract
INTRODUCTION: Fever is the most frequent complaint in the pediatric emergency department. Fever of unknown origin (FUO) remains a major clinical challenge, especially in the pediatric population, without universally accepted criteria.
METHODS: a description of hospitalizations for investigation of FUO in a tertiary children's hospital in Florianópolis, from January 2017 to November 2020 was carried out. To this end, observational data were collected through retrospective research of data from electronic medical records of patients admitted under the ICD-10 B34.9 who met the criteria: fever equal or greater than 38,0°C; daily frequency; lasting eight or more days; with doubt regarding the fever etiology at the time of hospital admission. The study was approved by the Research Ethics Committee of the originating hospital (CAAE: 41512820.9.000).
RESULTS: of the 66 records analyzed, 21 met these criteria. No diagnosis was found in 11 cases (52.4%), and the major groups of diagnosed diseases were of infectious (28.6%), rheumatological (14.3%) or neoplastic nature (4.8%).
CONCLUSIONS: in this study, FUO predominantly affected preschool-aged boys, with prolonged duration and fever exceeding 39.0 °C. In more than half of the cases, the diagnosis remained unclear. Nevertheless, the findings highlight the importance of investigating, in particular, infectious, rheumatologic, and neoplastic causes in these patients.
Keywords: Fever of Unknown Origin. Child. Adolescent. Pediatric Assistants.
INTRODUÇÃO
A febre é a queixa mais comum de procura ao setor de emergência pediátrica.1-4 Febre é uma resposta imune, gerada a partir de citocinas, como reação a estímulos externos, entendidos como agressões.1,4-6
Desde a definição de febre de origem obscura (FOO) no adulto,7 em 1961, houve evolução em termos de testes diagnósticos e acesso aos mesmos, bem como de estudos referentes às condições causadoras e/ou facilitadoras da FOO,8 além de maior divulgação e acesso ao conhecimento científico. Também por esses motivos, paradoxalmente, a incidência de casos de FOO vem aumentando.9,10 Não obstante, os três principais grupos de condições causadoras de FOO continuam sendo as doenças infecciosas, neoplásicas e reumatológicas/autoimunes, sendo reunidas na categoria "miscelânea" as demais etiologias5,7.
Na literatura encontra-se grande variação nos critérios definidores de FOO;11 no entanto, há tendência de estudos mais recentes5-6, e livros brasileiros,12 de utilizar como critérios: febre igual ou superior a 38,0°C, frequência minimamente diária, duração de oito dias ou mais (a fim de diferenciar da febre sem sinais localizatórios13), em que os dados de anamnese, exame físico e laboratoriais não conseguem definir o diagnóstico.
O objetivo do estudo é descrever aspectos clínicos e epidemiológicos de crianças e adolescentes hospitalizados por FOO em um hospital pediátrico referência do sul do Brasil.
MÉTODO
Foram analisados dados de prontuário eletrônico de um hospital referência em Florianópolis, Santa Catarina, pesquisando-se pelo CID de internação CID B34.9 (infecção viral não especificada), utilizado em orientação não formal para internação de casos de FOO na instituição onde foi realizada a pesquisa. Foram coletados dados demográficos, clínicos, laboratoriais e resultados de exames de imagem, de terapia, além de informações referentes à conclusão diagnóstica.
Por padrão da instituição, é realizada a aferição da temperatura axilar das crianças internadas através de termômetro digital.
Foram incluídos todos os pacientes com até 15 anos incompletos com diagnóstico de FOO, no período de janeiro de 2017 a novembro de 2020, que preenchessem os critérios de febre com valor igual ou superior a 38,0°C, aferida ou referida; frequência minimamente diária; que atingisse oito dias ou mais de duração; e quando houvesse dúvida quanto à etiologia causadora da febre no momento da internação.
Excluíram-se os pacientes que falharam em preencher os critérios acima, a saber, aqueles em que tenha se identificado tratar-se de "pseudo-FOO", isto é, duas ou mais infecções virais, próximas temporalmente e de forma sequencial, causando a sensação de um período de febre prolongado.14 Também foram excluídos pacientes vivendo com o HIV (PVHIV) ou com neutropenia decorrente de doença previamente diagnosticada no momento da internação (a fim de aproximar dos critérios de "FOO clássica"2, isto é, diminuindo as manifestações incomuns e doenças oportunistas, em população que demanda investigações específicas13).
Em relação à análise estatística para as variáveis quantitativas, foram descritas em mediana (máximo e mínimo), média e desvio padrão; enquanto para as variáveis qualitativas, utilizaram-se frequência e porcentagem. Em todas as análises, considerou-se um nível de significância de 5 %. Utilizou-se como software de apoio o STATA 7.0®.
Trata-se de pesquisa observacional descritiva, que obteve aprovação no comitê de ética e pesquisa em seres humanos do Hospital Infantil Joana de Gusmão, em Florianópolis-SC, Brasil, registrada sob número CAAE: 41512820.9.0000.5361.
RESULTADOS
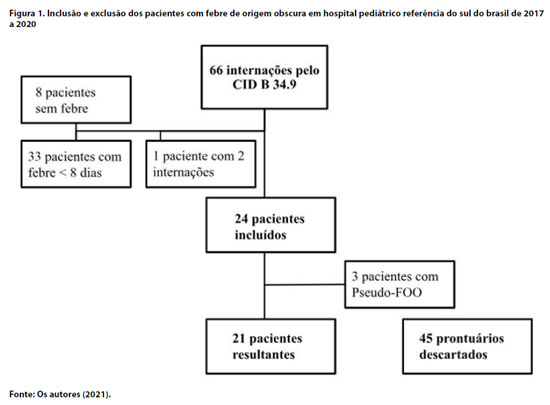
Dos 66 prontuários analisados, oito não foram incluídos no estudo por não apresentarem febre, 33 casos por ter febre de duração inferior a oito dias, e um caso obteve alta após internação breve, porém necessitou nova internação para investigação, gerando duas internações que foram contabilizadas como uma. Três pacientes foram excluídos por se tratar de "pseudo-FOO". Não houve exclusão de prontuários por tratar-se de PVHIV ou paciente com neutropenia. A Figura 1 ilustra o processo de inclusão e exclusão de participantes:
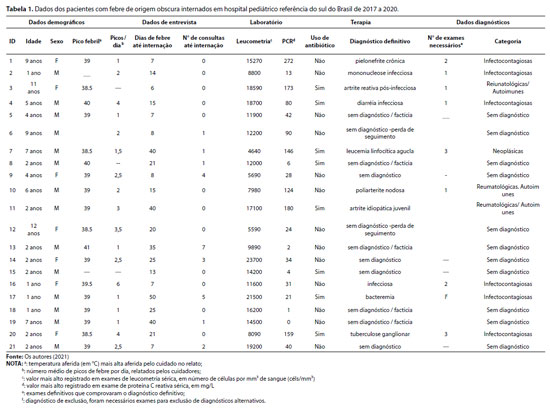
A Tabela 1 apresenta dados demográficos, clínicos e epidemiológicos. Na coluna "exames necessários", contabilizaram-se os exames utilizados para a definição diagnóstica.
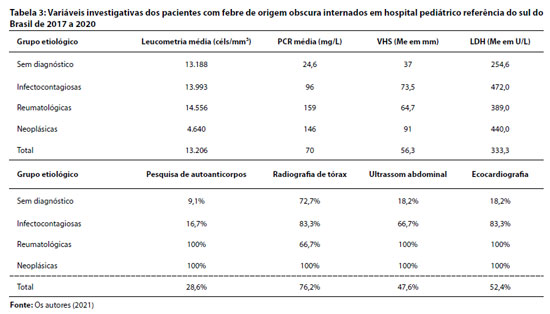
A Tabela 2 descreve a média de dias de internação até o dia da conclusão diagnóstica e o número total de dias de internação, por grupo diagnóstico. A Tabela 3 apresenta as variáveis investigativas, com médias dos resultados de exames quantitativos laboratoriais e frequência de pesquisa de exames de imagem e de pesquisa da presença de autoanticorpos.
DISCUSSÃO
Na população estudada, encontrou-se maioria dos pacientes do sexo masculino, em idade igual ou inferior a 5 anos de idade, dados compatíveis com a revisões da literatura disponíveis.15,16 Isso pode ser devido à maior prevalência de doenças de curso benigno, que se resolveram antes da conclusão de investigação diagnóstica.16 Os autores não encontraram na literatura discussões a respeito da prevalência de FOO na população masculina.
A procedência majoritária de cidades da Macrorregião da Grande Florianópolis é devida ao hospital atuar com atendimento direto ao público, e os casos de transferência explicam-se por ser a instituição referência estadual em especialidades pediátricas, com histórico de excelência no atendimento pediátrico, com reputação internacional.17
A distribuição irregular das internações, com três quartos efetuando-se em 2019, está relacionada ao fato de a orientação não formal realizar a internação sob o CID-10 B34.9 para a investigação de febre ter iniciado naquele ano. Enquanto em 2020, com a pandemia, muitas internações de febre de origem obscura continham sobreposição de critérios com a síndrome inflamatória multissistêmica pediátrica temporalmente associada à Covid-19 (SIM-P), seguindo-se orientações dos protocolos de controle da Covid-19 a utilização de outro CID para internação, visando facilitar pesquisas futuras.
Em relação à temperatura máxima aferida pelo cuidador antes da internação, as mais altas ocorreram nos casos em que não houve diagnóstico, e nessa categoria incluiu-se os possíveis quadros factícios, compatível com relatos de que na síndrome de Munchausen por procuração e outras condições factícias os sintomas podem ser exacerbados.18
Quanto ao número de dias de febre antes da internação, a maior média foi do grupo etiológico de doenças neoplásicas (40 dias de febre antes da internação, no único caso deste grupo). Neste grupo de doenças, infelizmente é comum o atraso no diagnóstico, dadas a raridade da etiologia e a inespecificidade da apresentação inicial, com alguns sinais e sintomas para o diagnóstico surgindo em consultas posteriores ou na repetição de questionamentos durante as anamneses.2,19-20
A curva térmica (ou febril) não foi realizada em nenhum dos casos, a despeito de ser uma importante ferramenta na avaliação da febre prolongada,13 lembrada dentre outros instrumentos investigativos pela Sociedade Brasileira de Pediatria,21
Quanto aos relatos de exposição, houve grande variação na qualidade dos registros, e em nenhum dos casos em que houve relato de exposição de risco para doenças infecciosas atingiu-se diagnóstico relacionado à exposição. É imprescindível realizar perguntas direcionadas para a identificação de algumas causas específicas de FOO.22
A variação importante na solicitação de exames investigativos entre os casos, sem consistência inclusive dentro dos grupos etiológicos, se deve, em parte, à falta de um protocolo institucional de abordagem deste sintoma.
Quanto à distribuição dos diagnósticos nos quatro grandes grupos (sem diagnóstico: 52,4%; infectocontagiosas: 28,6%; reumatológicas: 14,3%; neoplásicas: 4,8%) é similar aos encontrados na literatura, tal como nos artigos de Szymanski e colaboradores (38,2%; 37,2%; 14,5%; 4,5%; respectivamente),23 Chantada e colaboradores (19,5%; 36,3%; 22,1%; 9,7%, respectivamente)16 e na revisão de Chow e colaboradores (23%; 51%; 9%; 6%, respectivamente).11
Devido ao tamanho amostral reduzido, não foi possível realizar análise de significância estatística dos dados obtidos, tão somente relatá-los. Contudo, algumas considerações podem ser feitas em vista dos resultados, embasadas na literatura sobre o tema.
A diversidade de manifestações clínicas da FOO reflete o amplo espectro de possibilidades diagnósticas, mas não se deve ignorar que muitas doenças podem ser diagnosticadas com uma reduzida quantidade de exames pouco invasivos, de baixo custo e fácil acesso, considerados de "rotina" na prática clínica, tais como radiografia de hemograma completo, hemocultura de sangue periférico, dosagem de eletrólitos, de exames de função renal e de lesão hepática, além de radiografia de tórax.13
Com isso, o profissional de saúde que assiste à faixa etária pediátrica que seja confrontado com o desafio de iniciar investigação diagnóstica de paciente com FOO deve se questionar sobre qual o melhor ambiente para investigação diagnóstica. Em pacientes nos quais não se suspeite de maior risco à saúde (tanto em decorrência direta da doença quanto por possível abuso, nos casos de síndrome de Munchausen por procuração), é possível utilizar ferramentas como curva térmica, consultas seriadas e observação da variação em exames laboratoriais.13 Será possível perceber que são mais frequentes doenças comuns com manifestações incomuns do que doenças raras.5,14
Enquanto o médico pediatra escolhe a maneira de investigar a FOO, deve atentar para a gravidade percebida da doença, preferencialmente a inquietação dos cuidadores,14 devido ao fato que muitos dos casos referidos como FOO serão, na verdade, casos de febre sem sinais localizatórios ou de "pseudo-FOO". Na presente pesquisa, analisando a quantidade de dias de internação, percebe-se menor duração em internações de pacientes em que não foram diagnosticadas as etiologias causadoras da FOO, possivelmente refletindo casos de "pseudo-FOO". Em contraste, em diagnósticos de doenças frequentemente mais raras e graves, como casos reumatológicos e neoplásicos, o tempo médio de diagnóstico foi menor que o tempo médio de internação, também em acordo com a literatura;23 em nossa experiência, demonstrando que essas crianças também se beneficiaram da internação para início do manejo terapêutico.
Uma vez definidos ambiente (onde) e andamento (quando) da investigação, passa-se ao terceiro passo: ferramentas e estratégias (como).13-14,24 Não é possível enfatizar excessivamente a centralidade da avaliação clínica, da repetição de anamnese e exame físico, da discussão e reavaliação com pares; estes devem sempre ser guias das investigações subsequentes. Nesta pesquisa, alguns exames, a exemplo da desidrogenase láctica, tiveram resultados aparentemente inespecíficos, e sua solicitação provavelmente teve maior relação com "costumes" do que com "diretrizes" investigativas. É preocupante o número de sorologias solicitadas, ainda mais quando se observa a ínfima taxa de positivação das mesmas (2 dentre 107 exames sorológicos: 1,8%) e a necessidade do uso racional dos recursos em saúde pública e do SUS. Deve-se almejar poder afirmar que "os estudos frequentemente resultaram positivos, mas raramente levaram a um diagnóstico insuspeito" (em tradução livre).25
Quanto ao grupo "sem diagnóstico", houve perda de seguimento em 14,3% (três casos) e em outros dois casos houve resolução da febre durante a internação, não sendo considerado necessário seguimento clínico. Dois casos foram transferidos ao hospital para ampliação da investigação diagnóstica e, não sendo descoberta a causa durante a estadia, foram repatriados a seus hospitais de origem para seguimento, o que corrobora a dificuldade diagnóstica da FOO, que não diminui por maior disponibilidade de exames, mas por maior qualidade do acompanhamento e melhor relação com a família do paciente.13
A pesquisa contou com diversas limitações inerentes ao delineamento retrospectivo e ao número reduzido da amostra, das quais se destacam o provável viés de seleção e a não padronização de informações dos prontuários. Tais limitações impossibilitam a realização de inferências generalizáveis. Não obstante, e tomando por motivação a presença destas, a intenção do trabalho é contribuir com informações, experiência e estímulo para a elaboração de protocolo investigativo e estudos prospectivos, a fim de melhor auxiliar na redução do sofrimento de pacientes e seus cuidadores, bem como uso racional dos recursos públicos do SUS.
CONCLUSÃO
Observaram-se casos de FOO em sua maioria masculinos, pré-escolares, procedentes da Macrorregião da Grande Florianópolis. Em relação às características médias da febre, foi superior a 39,0°C, por cerca de 20 dias, com dois a três picos febris diários, consultando uma vez em serviço de emergência antes de internar para investigação de FOO.
Quanto aos exames investigativos, foram realizadas, em todos os pacientes, leucometria e dosagem de PCR. Na maioria, além de serem solicitados em média quatro exames sorológicos, dos quais mínima proporção resultou positivo, também se observaram abundantes solicitações de exames de imagem. Sobre diagnóstico e seguimento, metade dos pacientes não concluiu diagnóstico, mesmo com acompanhamento ambulatorial posterior à internação.
REFERÊNCIAS
1. Avner, JR. Acute Fever. Pediatr Rev. 2019;30(1):5-13.
2. Álvarez F, Gómez Á, García M, Taborga E, Álvarez F, Rodríguez J, et al. Manejo y características de la fiebre de origen desconocido en pediatría. Acta Pediatr Esp. 2007;65(10):496-503.
3. Massin MM, Montesanti J, Gérard P, Lepage P. Spectrum and frequency of illness presenting to a pediatric emergency department. Acta Clin Belg. 2006;61(4):161-5.
4. Neves C, Luz IR, Salgado M. Fever and clinical thermometry: What do physicians and nurses really know?. Nascer Crescer. 2019;28(4):191-202.
5. Antoon J, Potisek N, Lohr J. Pediatric fever of unknown origin. Pediatr Rev; 2015;36(9):380-90.
6. Dayal R, Agarwal D. Fever in Children and Fever of Unknown Origin. Indian J Pediatr. 2015;83(1):38-43.
7. Petersdorf RG, Beeson PB. Fever of unexplained origin: report on 100 cases. Medicine (Baltimore). 1961;40:1.
8. Petersdorf RG. Fever of unknown origin. An old friend revisited. Arch Intern Med; 1992;152(1):21.
9. Akpede GO, Akenzua GI. Management of children with prolonged fever of unknown origin and difficulties in the management of fever of unknown origin in children in developing countries. Paediatr Drugs; 2001;3(4):247.
10. Steele, RW. Fever of Unknown Origin: a Time for Patience with Your Patients. Clin Pediatr (Phila). 2000;39(12):719-720.
11. Chow A, Robinson JL. Fever of unknown origin in children: a systematic review. World J Pediatr. 2010;7(1):5-10.
12. Carvalho AP, Bridi PM. Febre de origem indeterminada. In: Capella MR, Bresolin NL, Silva, DB, coordenadores. Hospital Infantil Joana de Gusmão Pediatria - Orientações Diagnóstica e Terapêutica. Santa Catarina: Unisul, 2021. p. 333-339.
13. Seashore CJ, Lohr JA. Fever of Unknown Origin in Children. Pediatr Ann. 2011;40(1):26-30.
14. Tolan, RW. Fever of Unknown Origin: A Diagnostic Approach to This Vexing Problem. Clin Pediatr (Phila). 2010;49(3):207-213.
15. Schneider T, Loddenkemper C, Rudwaleit M, Lode H, Zeitz. Fieber unklarer Genese im 21. Jahrhundert. Dtsch Med Wochenschr. 2005;130(47):2708-12.
16. Chantada G, Casak S, Plata JD, Pociecha J, Bologna R. Children with fever of unknown origin in Argentina. Pediatr Infect Dis J. 1994;13(4):260-3.
17. Bandeira AP. Governo de Santa Catarina. Hospital Infantil Joana de Gusmão em Florianópolis comemora 50 anos. Agência catarinense de notícias [Internet]. 2014 Nov 28 [citado em 10/02/2021]; [aproximadamente 2 telas]. Disponível em https://www.sc.gov.br/noticias/temas/saude/joana-de-gusmao-encerra-2014-comemorando-os-50-anos-da-instituicao/.
18. Sousa Filho D, Kanomata EY, Feldman RJ, Maluf Neto A. Munchausen syndrome and Munchausen syndrome by proxy: a narrative review. Einstein (São Paulo). 2017;15(4):516-521.
19. Clarke RT, Van den Bruel A, Bankhead C, Mitchell CD, Phillips B, Thompson MJ. Clinical presentation of childhood leukaemia: a systematic review and meta-analysis. Arch Dis Child. 2016;101(10):894-901.
20. Dang-Tan T, Franco EL. Diagnosis delays in childhood cancer. Cancer. 2007;110(4):703-13.
21. Murahovschi J. A criança com febre no consultório. J Pediatr (Rio J). 2003;79(Supl.1):S55-S64.
22. Chusid MJ. Fever of Unknown Origin in Childhood. Pediatr Clin North Am. 2017;64(1):205-230.
23. Szymanski AM, Clifford H, Ronis T. Fever of unknown origin: a retrospective review of pediatric patients from an urban, tertiary care center in Washington, DC. World J Pediatr [Internet]. 2019 [citado em 18/02/2021]. 2020;16:177-184. Disponível em https://link.springer.com/article/10.1007/s12519-019-00237-3. doi:10.1007/s12519-019-00237-3.
24. Palazzi, DM. Fever of Unknown Origin in Children: Evaluation. Em: Kaplan SL, Sundel R, Drutz JE, Blake E (editores), UpToDate [Internet]. 2019 [citado em 20/02/2021]. Disponível em https://www.uptodate.com/contents/fever-of-unknown-origin-in-children-evaluation.
25. Westra SJ, Karmazyn BK, Alazraki AL, Dempsey ME, Dillman JR, Garber M, et al. ACR Appropriateness Criteria Fever Without Source or Unknown Origin - Child. J Am Coll Radiol. 2016;13(8):922-30.